Escrito por Fran Martínez Cecilia. Fisioterapeuta ADIS
Dentro de las patologías/enfermedades presentes en el mundo de la diversidad funcional, muchas de ellas cursan con una alteración visible del tono muscular. Esta alteración se puede encontrar en la persona tanto de manera más localizada, en un grupo muscular específico, como de manera más generaliada pudiendo ponerse de ejemplo la tetraparesia espástica.
Esta entrada de blog se realiza para:
- Conocimiento de esta terapia.
- Resolver las dudas e inquitudes que hemos observado en las familias, cuando se presenta esta opción terapéutica para sus familiares afectados por la espasticidad.
- Información ante la falta de interés por administralas por parte de ciertos facultativos.
¿QUÉ SON LOS MÚSCULOS?
Los músculos son las estructuras compuestas de fibras musculares que tienen la capacidad de contracción. Entre sus propiedades la elasticidad, flexibilidad, excitabilidad y la contractilidad. El cuerpo humano tiene más de 650 músculos, que constituyen la mitad del peso corporal de una persona.
- ¿CUÁLES SON LOS TIPOS DE MÚSCULOS?
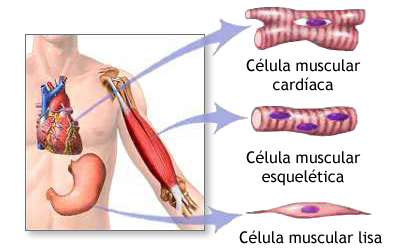
Dependiendo de la disposición de las fibras musculares y de su localización en el cuerpo, los músculos se clasifican en dos principales, el músculo liso y el estriado.
Entonces mientras el tejido muscular liso se ubica solo en órganos como el útero, vías urinarias, digestivas y respiratorias, el tejido muscular estriado se subdivide en esquelético que corresponde a todos los músculos del cuerpo que pertenecen a las extremidades, tronco, cabeza y cuello y en músculo cardíaco que solo se encuentra en el corazón.
¿QUÉ ES LA ESPASTICIDAD?
La espasticidad es un desorden motor caracterizado por un aumento del reflejo tónico de estiramiento (tono muscular) con exageración de los reflejos tendinosos, como resultado de un aumento de la excitabilidad del reflejo de estiramiento, como un componente del síndrome de la motoneurona superior. Éste se caracteriza/acompaña por la hiperreflexia e hipertonía. O lo que es lo mismo para un mejor entendimiento, un musculo con mucho tono (fuerza) y respuesta aumentada ante la estimulación de un reflejo osteotendinoso.
La espasticidad afecta a 10 de cada 1000 habitantes en España. Esta puede ser un problema tanto en la infancia (debido a una parálisis cerebral como causa mayoritaria), como en la edad adulta (mayoritariamente debido a traumatismo craneoencefálico, ictus, y lesión medular). En el mundo, más de 12 millones de personas sufren espasticidad.
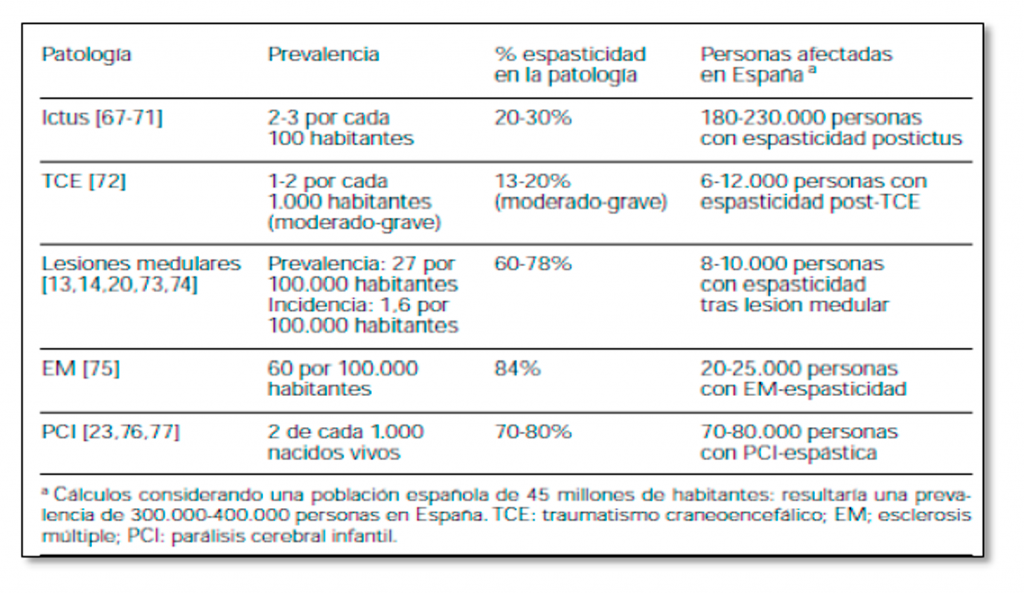
En la siguiente tabla se puede observar las personas afectadas en España conforme al tipo de patología. Datos de 2007.
La espasticidad es causa de enfermedades que afectan al sistema nervioso central, mayoritariamente a la vía piramidal.
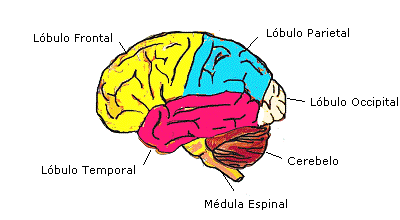
La vía piramidal se encuentra formada por el tracto corticoespinal anterior, el tracto corticoespinal lateral, y el tracto corticonuclear o geniculado, que en conjunto se denomina neurona motora superior (NMS). La vía piramidal es un sistema de conducción lenta, y el origen de esta se encuentra en la circunvolución frontal ascendente del córtex motor primario y premotor (cerebro), donde nacen el 80% de sus fibras, el 20% restante nacen en las áreas sensitivas primarias.
La vía piramidal se caracteriza por llevar a cabo los movimientos voluntarios del cuerpo (los que la persona quiere realizar), tanto los de los músculos proximales (más cercanos a la articulación) como los distales (más alejados de la articulación) de las extremidades (brazos o piernas).
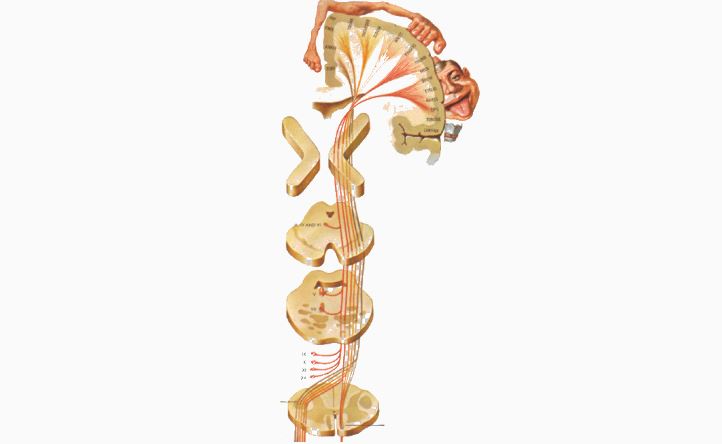
En la formación reticular medial encontramos el centro inhibidor, que es el encargado de reducir el tono muscular. El córtex premotor, activa el área inhibitoria con la estimulación de las fibras yuxtapiramidales, que son las encargadas de mantener un tono adecuado. Una lesión en el córtex premotor o en las mismas vías yuxtapiramidales limita y/o impide la activación del centro inhibidor que encontramos en la formación reticular, facilitando un aumento del tono muscular y finalmente provocar espasticidad.
La espasticidad en la infancia, cambia con el crecimiento e interfiere con el desarrollo normal del niño o la niña. La espasticidad no se cura, pero si se puede tratar, y se acompaña de alteraciones de las características de los tejidos blandos (plasticidad, elasticidad, y viscosidad). Una vez alteradas estas características, se produce una fibrosis (cambia el tejido muscular a tejido fibroso) en determinados músculos y las estructuras cercanas. Seguidamente, los musculos se acortan para posteriormente producirse deformidades osteoarticulares, además de dolor.
Como una pequeña anotación por si os crea interés, se añaden las escalas que se utilizan para la evaluación clínica de la espasticidad.
- Escala de Ashworth modificada: Se utiliza para la evaluación del tono muscular y de la movilidad articular.
- Escala modificada de Koman: La utilizamos para medir el balance articular de la cadera, rodilla y del pie, haciendo una prueba en directo y otra en video.
- Escala modificada de O’Brien: Valora subjetivamente la respuesta al tratamiento (familia, fisioterapeuta, paciente).
- Escala de Tardieu: Permite observar si hay cambio de resistencia según la velocidad.
- Escala Visual Analógica del Dolor.
Una vez que hemos explicado que es un músculo, la espasticidad y los conocemos un poco mejor, pasamos a hablar del tratamiento médico con un nombre que no genera aceptación a priori.
TOXINA BOTULÍNICA. ¿QUÉ ES LA TOXINA BOTULÍNICA?

La Toxina Botulínica (famosamente conocida por BOTOX) es un fármaco que inhibe la liberación de un neurotransmisor, la ceticolina. Este neurotransmisor está implicado en la contracción muscular, además de en la secreción de las glándulas sudoríparas o salivales, aunque esto no está relacionado con el tema en cuestión.
La Toxina Botulínica es capaz de bloquear la liberación de acetilcolina (neurotransmisor) en la unión neuromuscular (donde conecta la neurona con el músculo), y por eso, produce una denervación química TRANSITORIA.
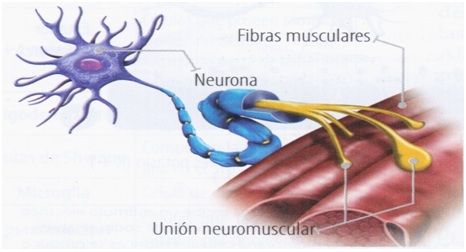
Por otro lado también inhibe la liberación periférica de neurotransmisores nociceptivos, consiguiendo así la analgesia. Los serotipos más utilizados de la Toxina Botulinica son el A y el B. Los efectos de estos dos tipos de toxina se inician a partir del 2-3 día, y llega hasta su máximo a los 3-4 meses. Dependiendo de la dosis que se administre obtendremos más o menos grado de relajación, y duración del efecto en la musculatura.
La introducción de la toxina botulínica supuso un nuevo enfoque en el tratamiento de la espasticidad. No es un tratamiento nuevo.
- Objetivos del tratamiento de la espasticidad
Deben individualizarse y definirse bien a priori. El objetivo final es aumentar la independencia y movilidad y mejorar la calidad de vida de la persona y la familia.
- Toxina botulínica en la espasticidad de niños y niñas. ¿cuál es la edad mínima para infiltrar?
La competencia para andar se adquiere en los seis primeros años de vida, pero sobre todo, en los dos primeros. Los primeros años de vida son importantes en la espasticidad de las caderas con su posible migración y luxación.
En la parálisis cerebral, el tratamiento con Toxina Botulínica-A debe aplicarse en los primeros años de vida; lo ideal es tratar lo más precozmente posible. Los/as niños y niñas podrían ser tratados a cualquier edad. Los/as niños y niñas con mayor afectación deberían ser tratados antes. La Toxina Botulínica-A está autorizada para el tratamiento de la espasticidad en mayores de 2 años.
Sin embargo, como ocurre con otros fármacos en pediatría, no es infrecuente su uso fuera de indicación, en otras indicaciones o en pacientes más jóvenes. La Toxina Botulínica-A se ha utilizado en niños/as en los dos primeros años de vida con buenas respuestas y sin aumento de los efectos adversos.
- ¿Cuál es la mejor técnica para infiltrar: palpación directa, ecografía, electromiografía o estimulación eléctrica?
La infiltración (pinchazo) mediante palpación directa del músculo es el procedimiento estándar. La correcta utilización de esta técnica no muestra diferencias en el pronóstico comparada con otras técnicas. Tiene sus limitaciones, sobre todo cuanto más pequeño y más profundo sea el músculo que se va a infiltrar.
La electromiografía no parece un procedimiento a utilizar de forma rutinaria en pediatría: requiere demasiado tiempo, es dolorosa, precisa la colaboración del niño, tiene limitaciones materiales y es innecesaria para los músculos superficiales.
La localización ecográfica (mediante ecografía) parece la técnica óptima en los/as niños y niñas. Permite, de una manera sencilla y no invasiva, la visualización en tiempo real de las posibles dianas musculares, incluso cuando son profundas, así como de las estructuras circundantes (vasos, nervios) durante la infiltración. Además, permite visualizar la trayectoria de la aguja hasta el punto diana y evitar infiltraciones iatrogénicas por localizaciones erróneas. Como limitaciones tiene la exigencia de una curva de aprendizaje mayor con la adquisición de unos conceptos básicos de ecografía y la necesidad de la disponibilidad de un ecógrafo en la consulta.
- ¿Cuál es el límite de la dosis en la espasticidad infantil?
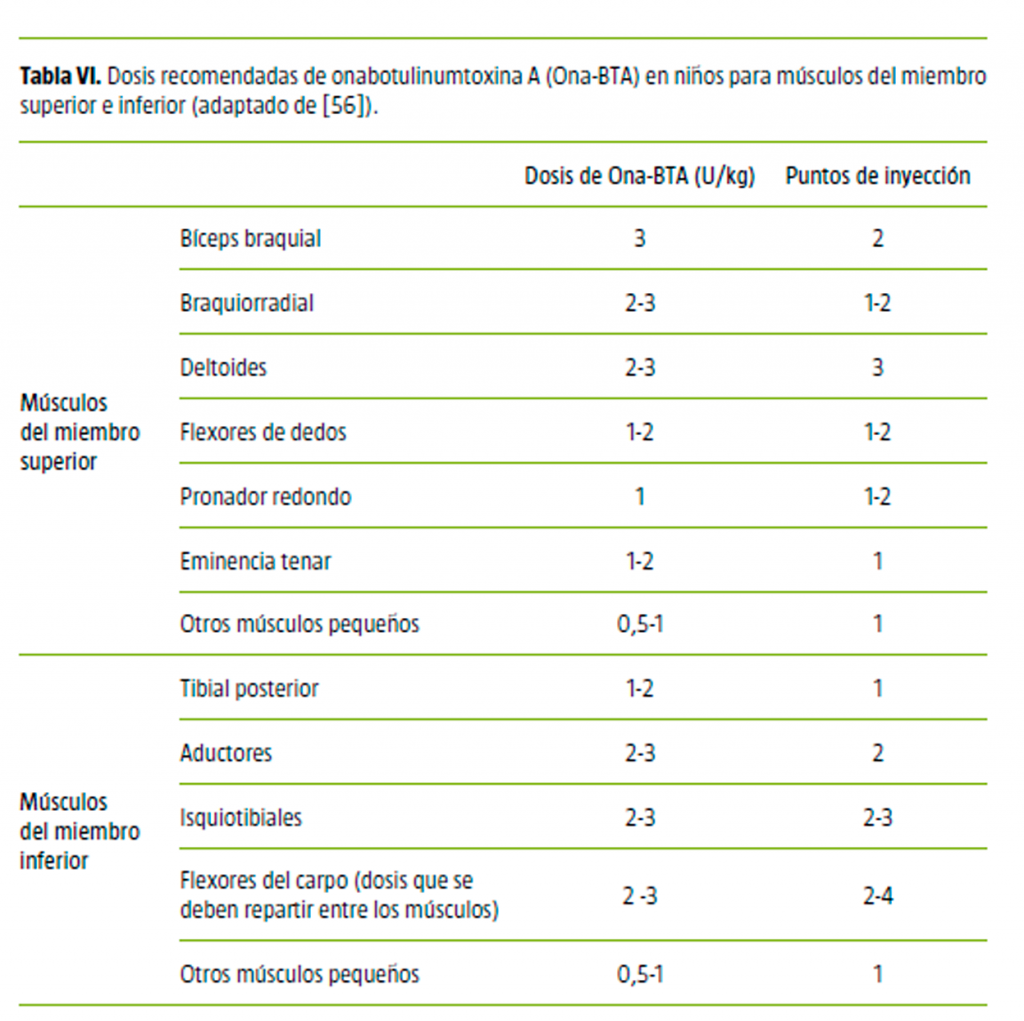
La dosis máxima de Ona- Toxina Botulínica-A, por paciente y sesión, sería 16 U/kg y no debería exceder las 400 U. La dosis máxima por músculo sería 6 U/kg.
No debería excederse de 50 U por punto de infiltración y de 100 U por músculo. En el caso de la Abo- Toxina Botulínica-A, se recomienda una dosis máxima total de 1.000 y 250 U por punto de infiltración. Con respecto a la Inco- Toxina Botulínica-B, las dosis serían similares a las de la Ona- Toxina Botulínica-A
Salvo excepciones, no conviene reinyectar antes de TRES MESES para minimizar el riesgo de producción de anticuerpos. Desde 2010, las recomendaciones en Europa han sugerido una reducción de dosis a 16-20 U/kg de Ona- Toxina Botulínica-A con un nivel I-IV en el Gross Motor Function Classification System (GMFCS) y 12-16 U/kg con un nivel V en el GMFCS.
- ¿Hay que infiltrar en la espasticidad de por vida?
El tratamiento con Toxina Botulínica-A tendrá sentido mientras el objetivo terapéutico esté definido, parezca alcanzable y los resultados sean efectivos. Habrá que finalizar el tratamiento con Toxina Botulínica-A si se ha conseguido un éxito duradero, si no hay avance, si hay atrofia muscular (desgaste, pérdida o disminución del músculo) significativa con consecuencias perjudiciales, si hay anticuerpos neutralizantes o si hay cirugía planeada. Pueden realizarse infiltraciones con Toxina Botulínica-A antes y después de la cirugía. No se recomienda infiltrar a menos de tres meses de la cirugía.
La Toxina Botulínica-A se acepta como un tratamiento de larga duración en ciertas enfermedades como pueda ser en la Parálisis Cerebral. No existen evidencias de cambios estructurales permanentes en los músculos infiltrados con más de 20 años de experiencia.
No se conoce la edad óptima de la finalización de las infiltraciones con Toxina Botulínica-A ni el número máximo de dosis admisibles, pero es conveniente volver a evaluar, periódicamente, el tratamiento y en especial cuando finalice el crecimiento del joven. Es útil establecer objetivos a corto plazo, en cada infiltración, y a largo plazo, y reevaluarlos periódicamente con el/la niño/niña, los padres y/o madres y los/as profesionales implicados/as en su cuidado.
- ¿Cuál es el número razonable de músculos que se pueden infiltrar en los/as niños y niñas?
El número de músculos que se pueden infiltrar estará condicionado por la limitación de la dosis total en función del peso y por la tolerancia del niño/niña a las infiltraciones.
Es importante establecer unos objetivos realistas y consensuarlos con el/la paciente o sus padres/madres. La tendencia en la última década son las infiltraciones en múltiples niveles musculares con dosis altas, con lo que se consigue modificar la evolución de la espasticidad, tanto la clínica musculoesquelética como la función motriz; los efectos secundarios han sido raros, y la seguridad, buena.
- ¿Hay un método eficaz de sedoanalgesia para las infiltraciones con Toxina Botulínica-A en niños/as?
El procedimiento de infiltraciones con Toxina Botulínica-A es doloroso y se repite cada pocos meses. Eso sí, el dolor es de corta duración, sin consecuencias tras la infiltración.
Pero algunos/as niños y/o niñas presentan angustia, las horas e incluso los días antes de la siguiente infiltración, con cada vez menor tolerancia al procedimiento (pinchazo). Usar sedoanalgesia con efecto amnésico puede mejorar la tolerancia y la adhesión del niño/a y sus padres/madres al tratamiento.
Hay consenso en utilizar analgesia y sedación adaptadas a las necesidades individualizadas de los/as pacientes. Las estrategias de sedoanalgesia vienen condicionadas por la edad e idiosincrasia del niño o la niña, la disponibilidad de las técnicas, los recursos humanos y el volumen asistencial.
- ¿Las infiltraciones repetidas de Toxina Botulínica-A en el niño o niña con espasticidad producen efectos irreversibles secundarios en el músculo cuando es adulto?
Diversos estudios histológicos muestran que los cambios neuronales y musculares tras la administración de Toxina Botulínica-A son reversibles.
- Tras la infiltración con Toxina Botulínica-A, ¿hay que intensificar la fisioterapia?
Para optimizar los resultados del tratamiento con Toxina Botulínica-A en la espasticidad es necesario que vaya seguido de un tratamiento de fisioterapia con trabajo pasivo de elongación del músculo infiltrado y activo del músculo antagonista (que hace la función contraria) del musculo infiltrado, así como de integración del patrón postural y del movimiento a mejorar. Es necesario que el/la fisioterapeuta reciba la información de los músculos infiltrados y valore la respuesta a la infiltración. Los tratamientos en el niño o niña con espasticidad son prolongados, y con frecuencia no reciben fisioterapia con asiduidad; tal vez por ello hay guías que recomiendan intensificar la fisioterapia tras la infiltración con Toxina Botulínica-A.
Lourdes López de Munain, jefa del Servicio de Rehabilitación del Hospital Valdecilla, dice que: La toxina botulínica junto a la fisioterapia «mejora la movilidad y reduce la rigidez» en pacientes de Neurología. Ha aclarado que la toxina botulínica, por sí sola, «no mejora la recuperación neurológica ni produce movilidad», sino que precisa de su combinación con otras terapias y/o tratamientos como la fisioterapia, los cuidados, y la recuperación funcional, logrando así «disminuir el movimiento anormal y la rigidez». Lo que sí facilita es, por ejemplo en casos de parálisis faciales, «la simetría, al pinchar con toxina los músculos rígidos.
Finalizamos con una conclusión, tras el análisis de los estudios (Tratamiento conservador de la espasticidad en pacientes con desórdenes neurológicos. Revisión Sistemática), que existe evidencia científica que pone de manifiesto la efectividad de la fisioterapia y la farmacología en la mejora de la espasticidad producida por varios desórdenes neurológicos.
En general, existe una diversidad de técnicas que aportan beneficios sobre la espasticidad.
El tratamiento mediante fisioterapia es uno de los abordajes más utilizados, englobando numerosas vertientes, como los estiramientos, la electroterapia, el láser o la vibración, además existe un abordaje farmacológico que también ayuda a esta mejoría, como son las inyecciones de Toxina Botulínica-A en los músculos espásticos.
El abordaje terapéutico de mejor resultado es la combinación de la fisioterapia junto con la farmacología; por que el estudio de la aplicación aislada de cada una de ellas, no muestra mayores beneficios que las demás.
Se observaron resultados estadísticamente significativos en la reducción del tono muscular a corto plazo en 12 de los estudios, detectándose el momento de mayor disminución aproximadamente a las 4-5 semanas postinyección. Sin embargo, a largo plazo (un año) solo en un estudio se mantenía esta disminución del tono muscular. El uso de multitud de escalas obstaculizó la posibilidad de comparar los resultados de la medición del tono muscular o la valoración de la función motora gruesa entre diferentes estudios. Por otro lado, algunos artículos dejan en un segundo plano las técnicas de rehabilitación utilizadas, su frecuencia y sus efectos, lo que ha dificultado saber en qué medida condicionaron la eficacia de la toxina. El tratamiento ortopédico se incluyó en 8 estudios y sus resultados coinciden en una ganancia mayor en la dorsiflexión de tobillo y en la función motora gruesa. La edad para comenzar el tratamiento con la toxina para que esta sea más eficaz está muy discutida: hay 5 estudios en los que se afirma que los menores de 6 años obtuvieron mejores resultados en la disminución del tono muscular, mientras que en otro estudio se asegura que la edad no es un factor concluyente.
https://www.elsevier.es/es-revista-rehabilitacion-120-articulo-revision-sistematica-eficacia-del-tratamiento-S0048712016000050
Los pacientes recibieron inyecciones en 10 ± 7 músculos diferentes en intervalos de 4 a 50 semanas (media: 13 ± 9 semanas). Un 90% de los pacientes recibió rehabilitación. Las articulaciones de la rodilla, el tobillo y la muñeca presentaron un mayor porcentaje de mejoría. En el 24% de los pacientes se encontró mejoría en los grados de movimiento articular. La muestra incluía 79 pacientes, con una edad media de 8,4 ± 4,1 años, y el 63,3% de sexo masculino. El 94,9% tenía parálisis cerebral infantil y el resto de los pacientes presentó los siguientes diagnósticos: encefalopatía (n = 1), síndrome de Goldenhar (n = 1), distrofia muscular (n= 1) y lipomeningocele (n = 1). Se incluyeron estos diagnósticos debido a la presencia de espasticidad como complicación asociada frecuentemente con la encefalopatía por su afectación del sistema nervioso central, con las malformaciones vertebrales presentes en el síndrome de Goldenhar y el lipomeningocele, así como el mecanismo compensatorio por la debilidad muscular en la distrofia muscular.La duración media de la espasticidad muscular presente en todos los pacientes fue de 6,6 ± 3,8 años. El 39,2% (n = 30) presentaba un diagnóstico comórbido, y la comorbilidad más frecuente fue retraso psicomotor (17,7%; n = 14) y epilepsia (13,9%; n= 11). La tabla I detalla las características clínicas de los pacientes tratados.
https://www.fisioneurologic.es/l/eficacia-de-la-toxina-botulinica-en-pediatria/
LISTA CON EL PROCEDIMIENTO ANTE LA ESPASTICIDAD:
Los diferentes tipos de tratamiento para la espasticidad son:
- Fisioterapia: utiliza distintas técnicas, como asegurar un posicionamiento adecuado, realización de movilizaciones pasivas de las articulaciones y facilitando un patrón de movimiento normal.
- Terapia ocupacional mediante la indicación de dispositivos ortopédicos que ayudan a mejorar la función o a prevenir deformidades articulares. Algunos estudios han mostrado que el uso de yesos seriados puede reducir la espasticidad.
- Fármacos orales: son eficaces para disminuir el aumento del tono, pero su uso a veces está limitado por efectos secundarios como la sedación o los efectos negativos a nivel cognitivo. El inicio suele ser de forma progresiva, empezando por una dosis baja, que se aumenta en función de la respuesta clínica y la tolerancia. Entre ellos se encuentran el baclofeno, la tizanidina, los benzodiacepinas (diazepam, clonazepam), gabapetina, pregabalina y cannabinoides.
- Infiltraciones con toxina botulínica: es el tratamiento de elección en la espasticidad focal en el adulto y el niño o la niña, tanto en miembros superiores (brazos) como en los inferiores (piernas). Ha demostrado en distintos ensayos clínicos, ser un tratamiento seguro y eficaz. El tratamiento con toxina botulínica debe ir acompañado de un programa de neurorrehabilitación, que incluya la realización de estiramientos y ejercicios tras la infiltración y en algunos casos del uso de férulas. Los efectos secundarios aparecen en aproximadamente un 16% de los pacientes, días después de la infiltración y son transitorios. Generalmente son locales y se producen por difusión de la toxina a músculos próximos a los infiltrados, produciendo debilidad.
- Baclofeno intratecal: indicado en pacientes con espasticidad severa que afecta las extremidades inferiores o a las 4 extremidades, que no han respondido a los tratamientos conservadores o que no han tolerado el baclofeno oral por efectos secundarios. Al administrar el tratamiento directamente al sistema nervioso central (espacio subaracnoideo) las dosis eficaces son menores que las necesarias cuando se utiliza vía oral. Consta de una bomba y un reservorio que se implanta a nivel subcutáneo en la pared abdominal y un catéter que libera la medicación en el espacio subaracnoideo, situado en la columna. Antes de implantar la bomba, se debe comprobar que el tratamiento es eficaz, mediante la realización de un test de baclofeno, que consiste en administrar la medicación mediante una punción lumbar y valorar la respuesta clínica.
- Procedimientos neuroquirúrgicos:
- Rizotomía selectiva, que consiste en la sección de raíces nerviosa posteriores entre región lumbar (L2) y sacra (S1 o S2). Se realiza con anestesia general y está indicado en pacientes con espasticidad severa, generalmente niños con parálisis cerebral, que no han respondido a tratamientos menos invasivos.
- Neuroestimulación medular: consiste en la estimulación de la médula o de raíces posteriores por vía epidural.
- Cirugía ortopédica: indicada fundamentalmente en niños/as con espasticidad que presentan deformidades óseas o acortamientos musculares o tendinosos. Esta cirugía tiene como objetivo reducir la espasticidad, aumentar el rango de movimiento, facilitar actividades como la higiene, aumentar la tolerancia a ortesis y/o reducir el dolor.
ENLACES DE ESTUDIOS DE INTERÉS SOBRE ESPASTICIDAD Y TOXINA BOTULÍNICA
Mitos y evidencias en el empleo de la toxina botulínica: espasticidad del adulto y del niño con parálisis cerebral:
www.neurologia.com/articulo/2016488+&cd=1&hl=es&ct=clnk&gl=es&client=firefox-b-d
La toxina botulínica junto a la fisioterapia «mejora la movilidad y reduce la rigidez» en pacientes de Neurología:
https://www.infosalus.com/asistencia/noticia-toxina-botulinica-junto-fisioterapia-mejora-movilidad-reduce-rigidez-pacientes-neurologia-20180713173413.html
Tratamiento combinado de toxina botulínica junto a fisioterapia intensiva
www.efisiopediatric.com/tratamiento-combinado-de-toxina-botulinica-junto-a-fisioterapia-intensiva
Espasticidad
